METFORMINA (GLUCOPHAGE), CANCRO E LONGEVITÀ
L’insulina, è, di fatto, considerata un mediatore biologico potenziale di numerosi effetti nella determinazione delle neoplasie maligne in ordine all’espressione frequente dei recettori insulina/IGF-1 sulle cellule della neoplasia che, quando attivati, sono in grado di stimolare per implementare la proliferazione i percorsi della PI3K (Phosphatidylinositol 3-Kinase) e delle proteine Ras (da 'Rat sarcoma') - Raf (protein-serine/threonine kinases). La metformina, farmaco comunemente usato nel diabete, abbassa l’insulinemia nei pazienti senza cancro, probabilmente per la riduzione della gluconeogenesi epatica. Pur tuttavia, sembra anche avere potenziali effetti, indipendenti dall’insulina, diretti sulle cellule tumorali e mediati attraverso l'attivazione dell’AMPK con inibizione a valle del mTOR. Vi è, al proposito, una crescente messe di dati epidemiologici, clinici e preclinici, sia in vitro e sia in vivo, sulle prove in linea con gli effetti antitumorali della metformina nei tumori della mammella e di altre sedi. Questo ha portato a ipotizzare che la metformina può essere efficace nella prevenzione del cancro e per il suo trattamento.
Peraltro, gli effetti della metformina sono stati anche esaminati nella forma sperimentale del cancro dei polmoni, particolarmente aggressivo nei soggetti obesi con glicemia alta. In tali casi la metformina ha mostrato di attenuare significativamente la crescita tumorale nei soggetti che consumavano una dieta ad alta energia. Peraltro, sono anche apparse in letteratura evidenze che rivelano come i fumatori possano segnare con l’uso della metformina un rischio molto più basso di cancro del polmone e del colon-retto. Inoltre, altre ricerche hanno suggerito che i farmaci antidiabetici, come la metformina, attualmente in uso anche per l'obesità, possono essere di beneficio per i pazienti con epatite C, impedendo la replicazione del virus e, quindi, la consequenziale cirrosi o il cancro del fegato.
Più particolarmente, gli effetti antitumorali della metformina, come già descritto in precedenza, si ricollegherebbero alla sua capacità di aumentare la via di segnalazione dell’AMPK (AMP-activated protein kinase). Questo enzima, che viene attivato da un aumento del rapporto AMP/ATP, gioca, com’è noto, un ruolo fondamentale nel bilancio energetico cellulare. La sua attivazione, difatti, ripristina i livelli dell’ATP, accendendo i percorsi di generazione dell’ATP ed estinguendo quelli del suo consumo. Pertanto, è ritenuto un importante mediatore delle molte azioni metaboliche della metformina. Peraltro, l’aumento dell’attività dell’AMPK porta anche a un’inibizione del bersaglio a valle del complesso mTOR (mammalian target of rapamycin). La chinasi mTOR integra, per suo proprio conto e per regolare la sintesi proteica e la crescita cellulare, vari segnali cellulari provenienti dai fattori di crescita, dall'alimentazione e dallo stato di energia.
La rapamicina, inibitore della mTOR, e i suoi derivati sono stati testati con un certo successo in diversi studi oncologici.
La metformina, in particolare, ha dimostrato un forte effetto antiproliferativo sulle cellule del cancro della prostata dell’uomo.
Un altro interessante meccanismo antioncogeno della metformina potrebbe anche essere legato alla sua influenza diretta sulla competenza immunitaria.
Peraltro, essa ha dimostrato di potenziare nel tessuto adiposo l’espressione dell’OCT1 (organic cation transporter) che può rappresentare un suo potenziale marker di accumulo. D'altra parte, la presenza di uno dei polimorfismi del NEGR1 (neuron growth regulator) predice la grandezza del suo effetto sulla riduzione del peso e paradossalmente la propensione a ripristinarlo dopo l'interruzione del trattamento. Questo processo è chiaramente aumentato nel tessuto adiposo degli obesi e, pur con la sua nota attività antiossidante, il farmaco, specialmente nel diabete, può esaltare la generazione dei radicali liberi negli adipociti.
In ultima analisi, la metformina, avendo provato più degli altri farmaci antidiabetici la sua utilità nel ridurre la mortalità per tutte le cause, è stata considerata negli ultimi anni sempre più dotata di un ruolo nel conseguimento della longevità.
I meccanismi in discussione sarebbero, in definitiva, quelli coinvolti nella resistenza all'insulina, nel sistema insulin/IFG-1 e nell’ossidazione e utilizzazione degli acidi grassi. Rientrerebbero in questi meriti anche l'attività AMPK e gli AMP-related signaling, le reazioni e i prodotti finali della glicazione, le membrane mitocondriali, le ROS (Reactive Oxygen Species), i meccanismi epigenetici, le cellule staminali pluripotenti, la senescenza cellulare proliferativa e il percorso mTOR (mammalian target of rapamycin).
In conclusione, la metformina si configura come un farmaco che agisce selettivamente sul diabete, sull’obesità ma anche sul cancro, mentre per quanto riguarda i risultati sulla durata della vita, pur essendoci studi favorevoli sperimentali negli animali, nell’uomo non sono ancora disponibili chiare indicazioni.
Ming Yindel Geisinger Medical Center, Danville, Pennsylvania, USA e collaboratori compivano una meta-analisi, comprendente 20 pubblicazioni con 13.008 soggetti, rivolta a indagare in pazienti con cancro e concorrente diabete di tipo 2 l'associazione tra la metformina e l’OS (overall survival), così come con la CSS (cancer-specific survival) (Oncologist. 2013;18(12):1248-55).
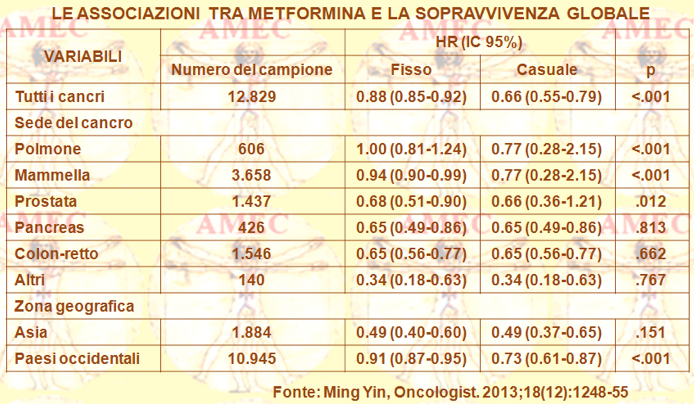
Tutto ciò era proprio in considerazione dell’aumentato rischio d’incidenza e mortalità per cancro nei diabetici di tipo 2 e della possibile riduzione con il farmaco.
Si riscontrava un relativo beneficio di sopravvivenza associato al trattamento con metformina, rispetto al trattamento con altri farmaci ipoglicemizzanti sia nei riguardi dell’OS e sia del CSS (hazard ratio [HR] = 0,66, 95% intervallo di confidenza [IC]: 0,55-0,79 e HR = 0,62; IC 95%: ,46-0,84, rispettivamente). Queste associazioni si osservavano anche in sottogruppi per tipo di cancro e di zona geografica.
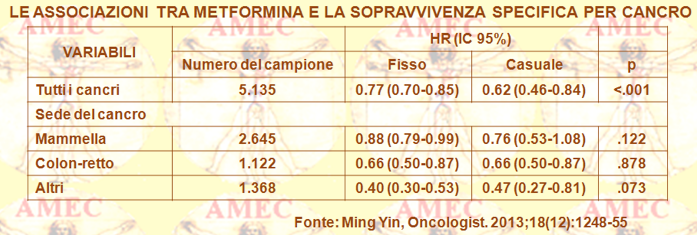
In conclusione, questi risultati suggerivano che la metformina era il farmaco di scelta per il trattamento dei pazienti con cancro e concomitante diabete tipo 2.
Vladimir N. Anisimovdel N.N.Petrov Research Institute of Oncology St.Petersburg, Russia e collaboratori riportavano la loro analisi basata sul suggerimento ricavato dagli studi sui mammiferi secondo cui l'iperglicemia e l'iperinsulinemia avrebbero svolto il ruolo di fattori importanti sia per l’invecchiamento e sia per lo sviluppo del cancro (AGING, 2010, Vol 2, No 12 , pp 945-958).
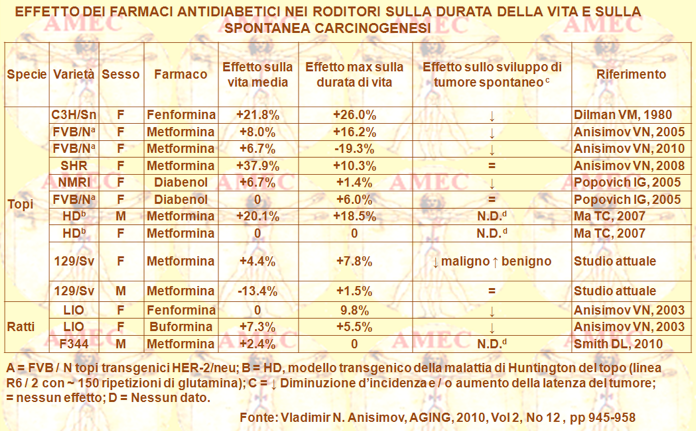
Gli Autori, difatti, consideravano possibile che gli effetti della restrizione calorica sul prolungamento della vita fossero dovuti alla diminuzione dei livelli dell’IGF-1 (Insulin-like growth factor 1), anche denominato somatomedina C. Una ricerca sui modulatori farmacologici dei percorsi dei segnali dell’insulina/IGF-1, quali effetti mimetici delle mutazioni dell’estensione della vita o della restrizione calorica, avrebbe potuto rappresentare la direzione prospettica nella regolazione della longevità. Le biguanidi avrebbero costituito i farmaci più promettenti in tal senso. In effetti, il trattamento cronico di topi consanguinei 129/Sv con metformina 100 mg / kg in acqua potabile modificava leggermente il consumo del cibo, ma non riusciva a influenzare la dinamica del peso corporeo.
Nei topi maschi diminuiva, infatti, la durata media della vita del 13,4% e lo aumentava leggermente del 4,4% nelle femmine. Inoltre, il trattamento con metformina non influenzava l’incidenza dei tumori spontanei nei topi maschi 129/Sv, mentre la diminuiva di 3,5 volte nelle femmine nelle quali stimolava un po’ la formazione dei tumori benigni vascolari.
C. A. Bannister della Cardiff University, UK e collaboratori confrontavan tutte le cause di mortalità nei pazienti diabetici, trattati in prima linea con la sulfanilurea o con la metformina in monoterapia, con quelle d’individui abbinati senza diabete (Diabetes, Obesity and Metabolism Volume 16, Issue 11, pages 1165–1173, November 2014).
Gli Autori avevano, infatti, rilevato negli studi clinici e osservazionali l’aumento del rischio degli eventi cardiovascolari e di morte, associato con le sulfaniluree contro la metformina, senza che si fosse mai determinato se ciò dipendeva dagli effetti benefici della metformina o da quelli negativi delle sulfoniluree.
Si utilizzavano, così, dal 2000 i dati osservazionali retrospettivi del CPRD (Clinical Practice Research Datalink) del Regno Unito. Si selezionavano i soggetti con diabete di tipo 2 con miglioramento a seguito del trattamento di prima linea con metformina o con sulfonilurea in monoterapia, abbinandoli alle persone senza diabete. Si confrontava la progressione della mortalità per qualsiasi causa con i modelli di sopravvivenza parametrici che comprendevano una serie d’importanti co-variabili. I modelli multivariati a confronto con il tempo di sopravvivenza comprendevano le covariate per l’età, il sesso, l’indice di comorbidità di Charlson, il fumo, l’uso di antipertensivi, d’ipolipemizzanti e di antiaggreganti.
S’identificavano 78.241 soggetti trattati con metformina, 12.222 con sulfonilurea e 90.463 appaiati senza diabete. Ciò determinava un periodo controllato di follow-up totale di 503.384 anni. I diabetici con metformina erano significativamente più giovani e più obesi di quelli con sulfanilurea (indice di massa corporea, 32.4 vs 27,1 kg / m2). All’inizio l’A1c era alta per entrambi i gruppi, ma significativamente più alta in quello della sulfanilurea (9,2% vs 8,6%). In totale occorrevano 7.498 morti con pari tassi di mortalità aggiustati di 14,4 e 15,2, 50,9 e 28,7 decessi per 1000 persone-anno, rispettivamente per la monoterapia con metformina e con sulfonilurea con i loro controlli appaiati. Con riferimento alla sopravvivenza osservata nei pazienti diabetici avviati con la metformina in monoterapia [rapporto di tempo di sopravvivenza (STR) = 1.0], il tempo rettificato di sopravvivenza medio era inferiore del 15% (STR = 0,85, IC 95%= 0,81-0,90) nei soggetti abbinati senza diabete e del 38% (0,62, 0,58-0,66) nei pazienti diabetici trattati con sulfonilurea in monoterapia.
In conclusione, i pazienti con diabete di tipo 2, avviati con metformina in monoterapia, mostravano una sopravvivenza più lunga dei controlli abbinati non diabetici. Quelli trattati con sulfonilurea avevano, peraltro, una sopravvivenza marcatamente ridotta, rispetto sia ai controlli appaiati e sia a quelli trattati con metformina in monoterapia. Questi risultati supportavano il ruolo della metformina come terapia di prima linea e indicavano la sua proprietà di conferire beneficio anche alle persone senza il diabete. Puntualizzavano anche che le sulfoniluree rimanevano fonte di seria preoccupazione.
Per altro verso,Gandini S dell’European Institute of Oncology, Milan, Italy e collaboratori, proprio in ragione della non univoca dimostrazione delle precedenti metanalisi della ridotta incidenza e mortalità del cancro per effetto della metformina, eseguivano una revisione sull’argomento con focus sui fattori confondenti e sui bias, tra cui l’indice di massa corporea (BMI), il tipo di studio e quelli temporali (Cancer Prev Res (Phila). 2014 Sep;7(9):867-85).
Con particolari criteri d’inclusione, gli Autori tra l’1 gennaio 1966 e il 31 maggio 2013 identificavano settantuno articoli della letteratura. Accoglievano le stime di quarantasette studi indipendenti e 65.540 casi di cancro nei pazienti con diabete. L’incidenza complessiva del cancro era ridotta del 31% [rischio relativo (SRR), 0,69; intervallo di confidenza (IC)95%= 0,52-0,90], anche se l’eterogeneità tra gli studi era considerevole (I (2) = 88%). La mortalità per cancro era ridotta del 34% (SRR, 0,66; IC 95%= 0,54-0,81; I (2) = 21%). Gli studi con regolarizzazione per la BMI e quelli senza bias temporali mostravano anche una significativa riduzione dell'incidenza del cancro (SRR, 0,82; IC 95%= 0,70-0,96 con I (2) = 76% e SRR, 0,90; IC 95%= 0,89-0,91 con I (2) = 56%, rispettivamente), anche se con intensità minore (riduzione del 18% e del 10% rispettivamente). Tuttavia, in tutti i tipi di analisi gli studi di mortalità per cancro e in particolari sedi di organo non mostravano riduzioni costantemente significative.
In conclusione, sebbene queste associazioni non potessero essere causali, i risultati, secondo gli Autori, mostravano che la metformina poteva ridurre l'incidenza e la mortalità del cancro nei pazienti con diabete, anche se in modesta entità e con effetti diversi nei malati.
Iliana C. Lega dell’University of Toronto, Canada e collaboratori, proprio considerando che il diabete poteva essere un fattore di rischio per il cancro associandosi anche ai suoi peggiori risultati, cercavano di chiarire meglio l’effetto della metformina sulla mortalità nel caso di questa temibile malattia (Cancer Epidemiol Biomarkers Prev October 2014 23; 1974).
Gli Autori effettuavano, così, sino al 10 febbraio 2014 una ricerca bibliografica nei meriti. Utilizzavano su ventuno studi osservazionali modelli a effetti casuali per ottenere la sintesi delle HR per l'associazione tra metformina e per tutte le cause di mortalità e quelle specifiche per cancro.
La metformina si associava a una riduzione della mortalità [HR, 0,73; Intervalli di confidenza al 95% (IC)= 0.64-0.83] e della mortalità cancro-specifica (HR, 0,74; IC 95%= 0,62-0,88). Le analisi dei sottogruppi per sede del cancro mostravano una significativa riduzione della mortalità per tumore del colon (quattro studi, HR, IC 0,65; 95%= 0,56-0,76), ma non per quello del seno e della prostata. Studi osservazionali indicavano che l'esposizione della metformina al momento della diagnosi di cancro poteva essere associata a una riduzione della mortalità. Tuttavia, gli Autori indicavano che i risultati dovevano essere interpretati con cautela, in quanto le limitazioni metodologiche dei singoli studi potevano produrre pregiudizi.
Bernd Kowall dell’Institute for Biometrics and Epidemiology, Düsseldorf, Germany e collaboratori confrontavano l'incidenza della neoplasia tra gli utenti della sulfanilurea, dell’insulina e di altri farmaci per il diabete, rispettivamente con quella degli utilizzatori della metformina. Tutto ciò puntava a chiarire il ruolo della metformina sul rischio del cancro nei diabetici di tipo 2, evitando le distorsioni degli studi precedenti (Diabetes Care. 2015;38(1):59-65).
Usando il database della prassi generale in tutta la Germania, Disease Analyzer, con i dati sul paziente, gli Autori raccoglievano un campione di studio di 22.556 diagnosi di diabete di tipo 2. Durante il periodo di follow-up medio di 4,8 anni, 1.446 (il 6,4% dei pazienti) sviluppavano qualsiasi tipo di cancro. Nell’analisi di regressione di Cox gli utenti di sulfonilurea, o d’insulina o d’altri antidiabetici erano confrontati con gli utenti della metformina.
Nei modelli multivariati aggiustati gli hazard ratio in monoterapia nel confronto con la metformina erano 1,09 (IC 95%= 0,87-1,36) per la sulfonilurea, 1.14 (IC 95%= 0,85-1,55) per l'insulina e 0.94 (IC 95%= 0,67-1,33) per gli altri farmaci per il diabete. I risultati erano simili per il confronto dei farmaci prima del diabete.
In conclusione, in un'analisi retrospettiva della banca dati, tenendo conto delle potenziali distorsioni temporali, nessuna riduzione del rischio di cancro si riscontrava negli utenti della metformina.
A tale proposito è bene segnalare che il crescente interesse sull’associazione tra diabete e cancro e sulle modalità di prevenzione e cura hanno indotto il Gruppo di studio "Diabete e tumori" dell'Amd (Associazione medici diabetologi) a varare a fine febbraio 2015 una survey coordinata da Gennaro Clemente. Il progetto, in particolare, è diretto ai diabetologi e agli oncologi per migliorare nelle diverse Regioni italiane i vari tipi di approccio al trattamento. Sono interessati sia diabetici con concomitante patologia tumorale e sia malati di cancro che in corso di trattamento antitumorale incorrono nell’iperglicemia o nel diabete conclamato. L'obiettivo finale di sintesi è di stilare una linea guida comune che possa andare bene in tutto il territorio nazionale.
In effetti, per il paziente diabetico vi è ormai un’ampia disponibilità di farmaci che devono essere prescritti adeguatamente per garantire l’efficacia e la sicurezza di cura. Peraltro, nel caso di combinazione con una neoplasia bisogna spesso considerare l’approccio differenziato, personalizzando la terapia.
